11 Minuten Lesezeit
Gut sehen trotz Keratokonus
Für einen Keratokonus-Patienten kann seine Augenkrankheit alles verändern: Plötzlich sieht er immer schlechter, Arbeitsunfähigkeit droht und vielleicht findet er sich sogar zuhause nicht mehr so gut zurecht. Schübe machen die Krankheit schwer berechenbar.
Hier braucht es Spezialisten, die sich mit der Krankheit gut auskennen und zusammen mit dem Betroffenen genau die richtige Sehhilfe finden: Spezielle, maßangepasste Kontaktlinsen stoßen für viele Menschen mit einem Keratokonus wieder ein Fenster zur Welt auf, das sie für immer verschlossen glaubten. Das Team von Avermann Contactlinsen betreut und versorgt Keratokonus-Patienten individuell. Ziel ist es, dass sie mit ihrem Keratokonus auch in der Zukunft weiter gut leben und arbeiten können.
Rundum versorgt.
Kontaktlinsen-Typen für den Keratokonus
Folgende Kontaktlinsen-Typen sind bei Keratokonus-Patienten im Einsatz:
- formstabile Kontaktlinsen,
- grenzlimbale Kontaktlinsen,
- Miniscleral- oder Sclerallinsen,
- Huckepack-Systeme (weiche Trägerlinse, darüber eine formstabile Korrektionslinse),
- individuelle weiche Kontaktlinsen,
- und weiche Kontaktlinsen mit „hartem“ Kern.
Alle diese Kontaktlinsen können sphärisch, torisch, quadrantenspezifisch, asymmetrisch, mit dezentrierter Optik oder anders gestaltet sein.
Vorteile von formstabilen Kontaktlinsen bei Keratokonus
- Sie gleichen die bei Keratokonus auftretende Kurzsichtigkeit und einen entstehenden Astigmatismus (die sogenannte „Stabsichtigkeit“) aus.
- Sie versorgen das Auge optimal mit Sauerstoff, durch das Material hindurch.
- Die Betroffenen können sie einfach und selbstständig handhaben.
- Es gibt diese Kontaktlinsen in individuellen, maßgeschneiderten Formen, passend für jeden Keratokonus-Patienten.
Wenn die Augenhornhaut sich verformt…
Der Keratokonus ist eine nicht entzündliche Stoffwechselerkrankung der Augen-Hornhaut (lat. Kornea) auf beiden Augen. Dabei verwölbt sich die Hornhaut zunehmend kegelförmig; die Hornhautdicke nimmt ab.
Der Keratokonus beginnt oft einseitig und entwickelt sich unterschiedlich schnell. Auf 2.000 Menschen in der Gesamtbevölkerung kommt ein Keratokonus-Fall. Regional kann der Keratokonus jedoch häufiger auftreten – oder seltener. Männer sind häufiger betroffen als Frauen.
Bei einem Keratokonus sind vor allem die vorderen Schichten der Hornhaut verändert: Das Epithel ist dünner und unregelmäßiger als normal. Die angrenzende Basal- und Bowman-Membran ist teilweise verdünnt und vernarbt.
Charakteristische Veränderungen beim Keratokonus
Die Hornhaut
- ist zentral verdünnt,
- zeigt vertikale Linien auf,
- bildet eine verstärkte Zeichnung von Nervenfasern, den „Fleischer-Ring“ (Eisenablagerungen) an der Basis,
- weist kleine Risse und Brüche („Rupturen“) auf.
Bei der Video-Topometrie werden auf die Hornhautoberfläche Ringe projiziert, an denen circa 20.000 Messpunkte (Krümmungsradien) gemessen werden. Diese Radien werden farblich markiert dargestellt. Je kleiner die Hornhautradien werden, desto bunter ist die Darstellung. Das bedeutet dann auch: Je bunter, desto vorgewölbter ist dort die Hornhaut.
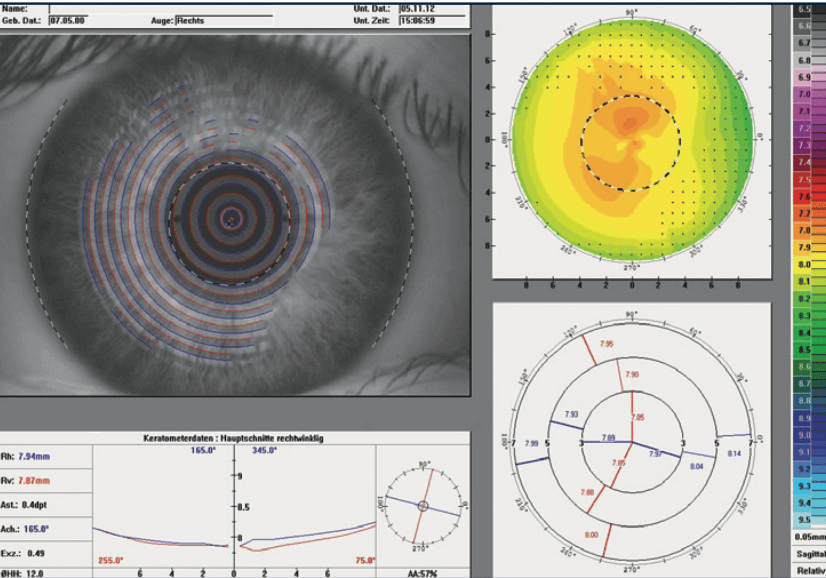
Abb. links: Darstellung (Video-Topometrie) einer gesunden Hornhautoberfläche.
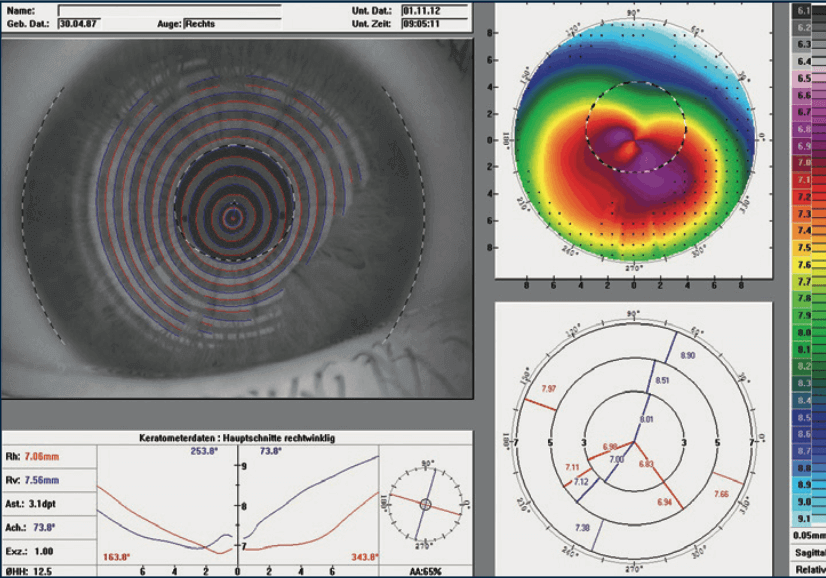
Abb. rechts: Darstellung (Video-Topometrie) einer Keratokonus-Hornhautoberfläche. (Quelle: INTERLENS e.V.)

Ursachen und begleitende Krankheiten
Die Ursachen für einen Keratokonus sind noch unklar: Wissenschaftler haben Enzymveränderungen im Epithel (das ist die sogenannte Deckzellschicht der Augen-Hornhaut) und Veränderungen der stromalen Matrix der Hornhaut in Verdacht.
Auch ein genetischer Defekt und Mikrotraumata durch häufiges, starkes Reiben der Augen werden als Auslöser diskutiert. Das kann zum Beispiel bei Allergikern der Fall sein.
Bekannt ist, dass verschiedene Krankheiten und Syndrome in Verbindung mit einem Keratokonus gehäuft auftreten, dazu gehören:
- die sogenannte Bindehautentzündung – mit bis zu 35 Prozent der Fälle,
- Neurodermitis,
- Keratitis (eine oder mehrere Schichten der Augenhornhaut entzünden sich),
- das Down-Syndrom,
- das Turner-Syndrom,
- das Ehlers-Danlos-Syndrom
- sowie die sogenannte „Glasknochenkrankheit“ (die Osteogenesis imperfecta).
Linsen für’s Leben
Sie leiden unter Keratokonus und suchen einen Kontaktlinsen-Spezialisten in Dortmund und Umgebung? Das Team von Avermann Contactlinsen betreut und versorgt Keratokonus-Patienten individuell und langfristig.



